Перейти к:
Фармакогенетические маркеры в лечении больных туберкулёзом с множественной лекарственной устойчивостью возбудителя
https://doi.org/10.37489/2588-0527-2025-4-29-35
EDN: RYLDYB
Аннотация
Актуальность. Лечение больных туберкулёзом (ТБ) с множественной лекарственной устойчивостью (МЛУ) возбудителя часто осложняется нежелательными реакциями (НР) с вынужденной отменой препаратов, его эффективность далека от целевых показателей и зависит от ряда факторов, в том числе генетических особенностей пациента. Фармакогенетические маркеры МЛУ-ТБ не изучены. Ожидается, что их выявление позволит улучшить результаты лечения на основе персонализированного подхода.
Цель. Определить фармакогенетические маркеры, связанные с эффективностью и безопасностью лечения больных туберкулёзом с МЛУ возбудителя.
Материалы и методы. В проспективное когортное исследование включено 40 пациентов больных с МЛУ-туберкулёзом без ВИЧ-инфекции, получавших терапию по режимам с включением бедаквилина, линезолида и фторхинолона в 2023-2024 гг. У всех пациентов однократно независимо от сроков терапии, осуществляли забор 3-5 мл венозной крови. Методом ПЦР в реальном времени определяли наличие однонуклеотидных полиморфизмов генов цитохромов (CYP3A4, CYP3A5), Р-гликопротеина (ABCB1), мембранного АТФ-связывающего кассетного транспортера (ABCG2), транспортера органических анионов (SLCO1B1), отобранных на основе анализа литературы и данных онлайн-базы знаний PharmGKB. Оценивали их взаимосвязь с показателями эффективности и безопасности лечения с помощью одномерного анализа, с расчётом отношения шансов (ОШ) и его 95% доверительного интервала (95%ДИ).
Результаты. Определены целевые полиморфизмы генов: SLCO1B1 (rs4149056, у 25,8 %), ABCB1 (rs1045642 — у 75,0 %, rs2032582 — 72,2 %, rs1128503 — 77,8 %), ABCG2 (rs2231142 — у 24,3 %), CYP3A4 (rs2740574 — у 8,1 %), CYP3A5 (rs776746 — у 10,8 %). Эффективность лечения по критерию прекращения бактериовыделения составила 89,3 % (95 %ДИ 72,0-97,1 %); частота НР — 70% (95 %ДИ 54,5-82,0 %), преобладали нейротоксические реакции (у 11 из 40 больных, 27,5 %). Генотипы АА гена CYP3A5 rs776746 и АА гена ABCG2 rs2231142 ассоциировались с минимальной частотой прекращения бактериовыделения: соответственно у 33 и 0 % лиц с каждым вариантом по сравнению со 100 % у остальных, р < 0,01, ОШ 0,021 (95%ДИ 0,001-0,77) и 0,083 (95 % ДИ 0,01-0,98). Риск нейротоксических реакций был выше при наличии «дикого» варианта (генотип GG) гена ABCB1 rs2032582 (55,6 против 16,0 % у больных с аллельными полиморфизмами, р = 0,034, ОШ 6,3, 95%ДИ 1,2-33,3); гастроинтестинальных реакций — при наличии генотипа ТТ гена ABCB1 rs1128503 (50,0 против 10,0 %, р = 0,045, ОШ = 9,0, 95%ДИ 1,22-66,2 %).
Заключение. Выявлены полиморфизмы генов CYP3A5 (rs776746, генотип АА) и ABCG2 (rs2231142, генотип АА), связанные с неблагоприятными результатами лечения больных МЛУ-ТБ. Определены генетические предикторы нейротоксических и гастроинтестинальных реакций при лечении больных с МЛУ возбудителя.
Ключевые слова
Для цитирования:
Иванова Д.А., Юровская Е.И., Галкина К.Ю. Фармакогенетические маркеры в лечении больных туберкулёзом с множественной лекарственной устойчивостью возбудителя. Фармакогенетика и фармакогеномика. 2025;(4):29-35. https://doi.org/10.37489/2588-0527-2025-4-29-35. EDN: RYLDYB
For citation:
Ivanova D.A., Yurovskaya E.I., Galkina K.Yu. Pharmacogenetic markers in the treatment of patients with multidrug-resistant tuberculosis. Pharmacogenetics and Pharmacogenomics. 2025;(4):29-35. (In Russ.) https://doi.org/10.37489/2588-0527-2025-4-29-35. EDN: RYLDYB
Введение
Несмотря на значительное улучшение эпидемиологической ситуации по туберкулёзу в мире и Российской Федерации, актуальным остаётся вопрос лечения больных туберкулёзом (ТБ) с множественной и широкой лекарственной устойчивостью возбудителя. Показатель эффективности лечения по-прежнему далёк от целевых значений: по данным ВОЗ, для российских больных с преширокой и широкой лекарственной устойчивостью (пре-ШЛУ/ШЛУ) в 2024 году он составил 54 % (при целевом уровне 80 %) [1]. Этот «разрыв» требует масштабных усилий по преодолению проблемы, и одним из направлений является разработка персонализированных стратегий ведения больных с учётом индивидуальных особенностей ответа на лечение [2, 3].
Предполагается, что фармакологический ответ на лечение в равных долях зависит от фенотипических (пол, возраст, масса тела, раса, характер туберкулёзного процесса, особенности питания, сопутствующие заболевания, иммунная дисфункция, межлекарственные взаимодействия) и от генетических факторов, определяющих активность ферментов и транспортеров, участвующих в биотрансформации противотуберкулёзных препаратов, медиаторов иммунного ответа. Выявление этих факторов (полиморфизмов в соответствующих генах) наряду с учётом фенотипических особенностей позволит подобрать оптимальные для пациента схемы и дозировки противотуберкулёзных препаратов (ПТП), улучшив результат лечения при минимальном риске токсических эффектов [4-7].
Состав современных режимов лечения туберкулёза резко отличается в зависимости от наличия МЛУ возбудителя. И если для лекарственно-чувствительного туберкулёза известен целый ряд потенциальных фармакогенетических маркеров [8-11], в клинической практике используется оценка типа ацетилирования (генотипа N-ацетилтрансферазы 2, ключевого участника метаболизма изониазида), то в отношении пациентов с МЛУ/ШЛУ возбудителя биомаркеры не изучены, персонализированная стратегия не разработана.
При поиске генетических полиморфизмов –– кандидатов на роль фармакогенетического биомаркера –– необходимо учитывать следующие условия: 1) участие кодируемого белка в фармакокинетике препарата(-ов); 2) связь между наличием полиморфизма и клиническим эффектом, риском нежелательных реакций (НР); 3) частота встречаемости в популяции (не менее 1 %); 4) возможность использования для коррекции дозы [5].
В «ядро» современных режимов химиотерапии МЛУ/ШЛУ туберкулёза входят так называемые препараты группы А –– бедаквилин, линезолид, лево- или моксифлоксацин; коррекция дозы в первую очередь оправдана для линезолида и фторхинолонов. В метаболизме и выведении этих препаратов участвует целый ряд ферментов и транспортеров. Ключевыми из них являются изоформы цитохрома CYP3A4 и СYP3A5, которые участвуют в метаболизме линезолида и бедаквилина, и три основных белка транспортера [12-14]: Р-гликопротеин, АТФ-связывающий кассетный транспортер G2 и транспортер органических анионов OATP B1 (ген SLCO1B1). Для каждого из этих белков известны кодирующие гены, мутации в которых могут быть связаны с изменением фармакологического ответа. Возможности использования этих сведений в практике врача-фтизиатра для прогнозирования и управления ответом на лечение остаются неизвестными.
Цель исследования: определить фармакогенетические маркеры, связанные с эффективностью и безопасностью лечения больных туберкулёзом с МЛУ возбудителя.
Материалы и методы
В проспективное когортное исследование включены 40 пациентов больных с МЛУ-, пре-ШЛУ-, ШЛУ-туберкулёзом без ВИЧ-инфекции, зарегистрированных на курс лечения с включением линезолида, фторхинолона и бедаквилина в 2023-2024 гг. в стационарах ГБУЗ «Московский городской научно-практический центр борьбы с туберкулёзом Департамента здравоохранения города Москвы», 24 мужчины (60,0 %) и 16 женщин (40,0 %) в возрасте 19-66 лет (медиана 42 года, интерквартильный размах (ИКР) 32,2-48,0 лет). У 24 больных (60 %) ТБ выявлен впервые. Среди клинических форм преобладал инфильтративный ТБ (57,5 %); доля пациентов с диссеминированным ТБ составила 17,5 %, туберкулёмой лёгкого –– 15 %, фиброзно-кавернозным ТБ и казеозной пневмонией –– по 5 % (по 2 человека). Полости деструкции в лёгких определены у 29 больных (72,5 %), бактериовыделение на момент старта химиотерапии –– у 28 чел. (70 %), при этом МЛУ возбудителя микробиологическими и молекулярно-генетическими методами определена у 23 (73 %) пациентов, пре-ШЛУ –– у 7 (17 %), ШЛУ –– у 4 человек (10 %). Сопутствующие заболевания имели место у 35 из 40 пациентов (87,5 %), преобладала патология центральной нервной системы (в виде энцефалопатии разного генеза, у 17 чел., 42,5 %), желудочно-кишечного тракта (32,5 %), опорно-двигательного аппарата (30 %), сердечно-сосудистой системы (25 %).
Режим химиотерапии формировали согласно актуальной версии клинических рекомендаций («Туберкулёз у взрослых» [15]) с учётом индивидуального спектра лекарственной чувствительности возбудителя, анамнестических данных о переносимости терапии, спектра и тяжести сопутствующей патологии; все пациенты в составе схемы лечения получали бедаквилин, линезолид и фторхинолоны (моксифлоксацин, или левофлоксацин, или спарфлоксацин), а также другие препараты, рекомендуемые в составе режима (циклосерин или теризидон, деламанид, протионамид, ПАСК, амикацин или капреомицин, карбапенемы). Спектр назначаемых ПТП представлен на рис. 1.
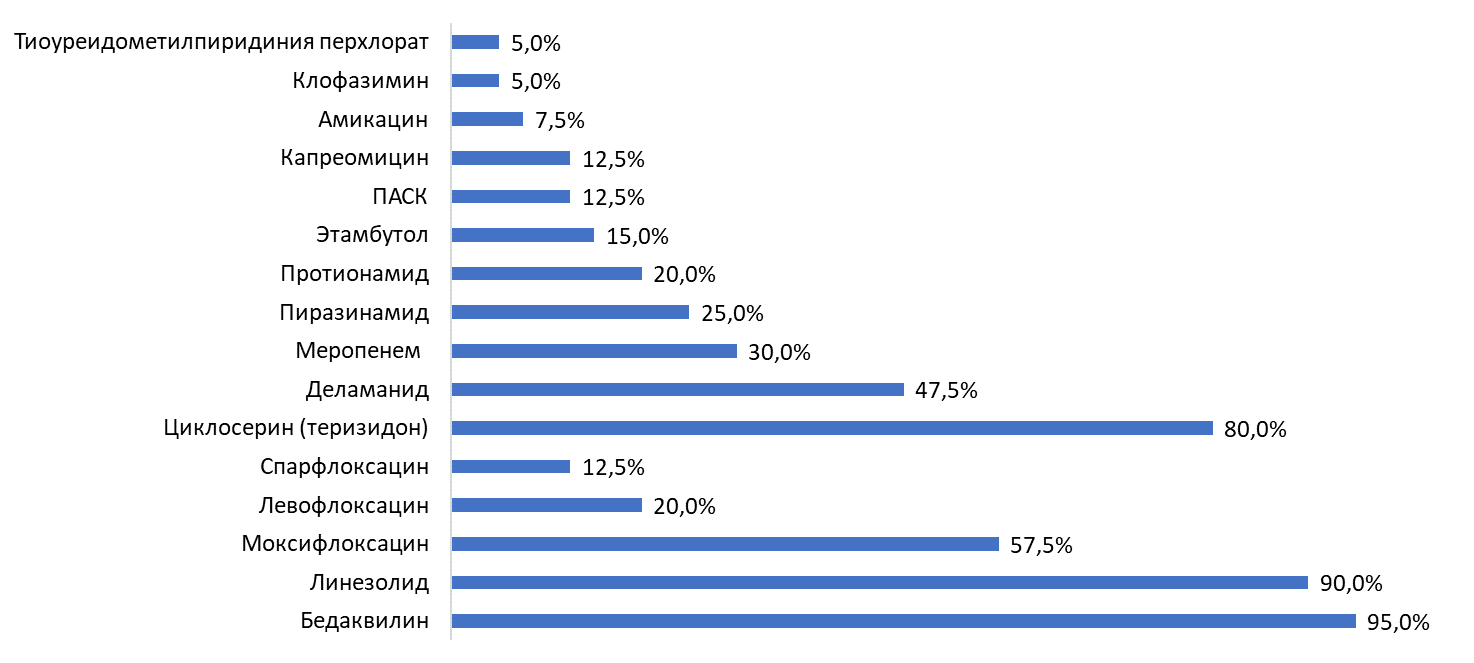
Рис. 1. Частота назначения различных противотуберкулёзных препаратов у 40 больных туберкулёзом органов дыхания (указана доля больных в %, получавших каждый препарат)
На основе анализа литературы и данных онлайн-базы знаний PharmGKB (https://www.pharmgkb.org/) определены однонуклеотидные полиморфизмы (single nucleotide polymorphisms; SNP) в генах CYP3A4, CYP3A5, ABCB1, SLCO1B1, ABCG2, связанные с фармакокинетикой основных ПТП для лечения МЛУ-туберкулёза (см. табл. 1), и доступные для тестирования методом полимеразной цепной реакции в реальном времени (ПЦР-РВ).
У всех пациентов однократно независимо от сроков терапии осуществляли забор 3-5 мл венозной крови для фармакогенетического исследования. Методом ПЦР-РВ с использованием наборов производства ООО «НПФ Синтол» (Россия) определяли наличие целевых SNP генов белков-транспортеров: SLCO1B1 (rs4149056 или Т521С), ABCB1 (rs1045642 или C3435T, rs2032582 или G2677T, rs1128503 или C1236T), ABCG2 (rs2231142, C421A), а также ферментов семейства цитохрома CYP3A: CYP3A4 (rs2740574, A/G), CYP3A5 (rs776746, G/A). Срок наблюдения каждого пациента составлял не менее 6 месяцев (у 38 из 40 пациентов соответствовал длительности интенсивной фазы лечения).
Эффективность лечения оценивали по срокам прекращения бактериовыделения, наличию положительной клинико-рентгенологической динамики (закрытия полости распада); безопасность –– по данным о частоте и спектре нежелательных реакций, наличие реакций 3-4 степени тяжести по критериям NCI Common Terminology Criteria for Adverse Events (CTCAE) версии 5.0 (2017) [16]. Причинно-следственную связь реакции с приёмом определённого препарата в составе режима оценивали с помощью шкалы Наранжо и экспертной оценки. Определяли взаимосвязь показателей эффективности и безопасности с наличием и вариантом исследуемых SNP на основе одномерного анализа, с использованием критерия χ2, точного критерия Фишера, расчёта отношения шансов (ОШ) и его 95 % доверительного интервала (95%ДИ). Статистическую обработку данных проводили в среде IBM SPSS Statistics, версия 25.0.
Результаты
Интенсивная фаза лечения была успешно завершена с констатацией эффективности проводимой терапии у 37 из 40 пациентов (92,5 %) в сроки 6-9 месяцев; один пациент из трёх оставшихся умер от прогрессирования туберкулёзного процесса, двое продолжают лечение с коррекцией схемы и пролонгированием интенсивной фазы. Прекращение бактериовыделения отмечено у 25 из 28 больных –– бактериовыделителей (89,3 %, 95%ДИ 72,0-97,1%) на сроках от 4 до 36 недель от начала химиотерапии (медиана 4 недели, ИКР 4-8 недель); полости распада закрылись у 23 из 29 пациентов (79,3 %, 95%ДИ 61,3-90,5%).
Нежелательные реакции зарегистрированы у 36 пациентов (70 %, 95%ДИ 54,5-82,0%), из них у 62,5 % больных (95%ДИ 47,0-75,8%) развились НР 3-4 степени тяжести, требующие отмены как минимум одного ПТП и коррекции схемы лечения. Всего зарегистрировано 50 случаев НР, от одной до шести на одного пациента. Спектр НР представлен на рис. 2.
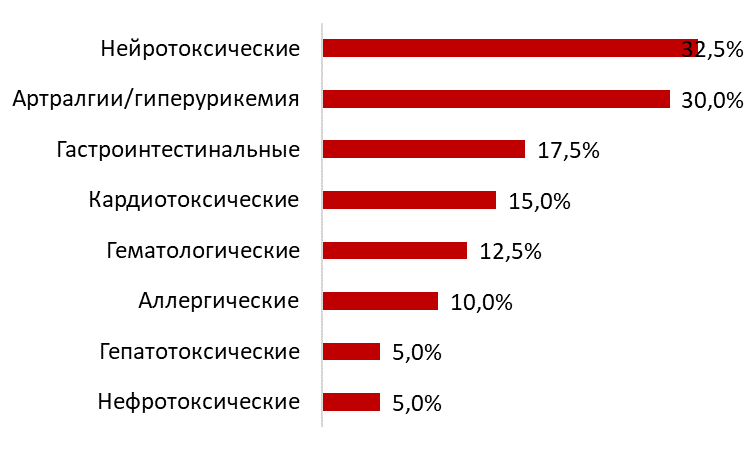
Рис. 2. Спектр нежелательных побочных реакций (указано доля пациентов в % с развившимися реакциями)
Преобладали нейротоксические (у 13 чел., 32,5 %, преимущественно в виде периферической нейропатии) и гастроинтестинальные реакции (у 7 чел., 17,5 %), артралгии (у 12 чел., 30 %). В равной степени отмечали развитие гематологических и аллергических (по 4 случая, 10 %), а также нефро- и гепатотоксических реакций (по 2 пациента, 5 %). Клинически значимое удлинение интервала QTс (более 500 мсек) отмечено у 4 пациентов (10 %).
Результаты фармакогенетического тестирования (частота выявления различных вариантов исследуемых полиморфизмов) представлены в табл. 1.
Таблица 1. Частота выявления генетических полиморфизмов в исследуемой группе (40 больных туберкулёзом)
OATP 1B1 rs4149056 (T521C) | ABCB1 rs1045642 (C3435T) | ABCB1 rs2032582 (G2677T) | ABCB1 rs1128503 (C1236T) | ABCG2 rs2231142 (C421A) | CYP3A4 rs2740574 (A/G) | CYP3A5 rs776746 (G/A) | |
Наличие минимум одного мутантного аллеля | 25,8% | 75,0% | 72,2% | 77,8% | 24,3% | 8,1% | 10,8% |
Гетерозигота (1 аллель с полиморфизмом) | 6,5% | 58,3% | 52,8% | 61,1% | 13,5% | 5,4% | 0,0% |
Гомозигота (оба аллеля с полиморфизмом) | 19,4% | 16,7% | 19,4% | 16,7% | 10,8% | 2,7% | 10,8% |
Гомозигота («дикий») тип | 74,2% | 25,0% | 27,8% | 22,2% | 78,4% | 91,9% | 89,2% |
Установлено, что частота выявления исследуемых аллельных полиморфизмов варьировала от 8,1 % (для гена CYP3A4) до 77,8 % (для полиморфизма rs1128503 в гене Р-гликопротеина). Генотипы с мутацией в обоих аллелях гена (гомозиготной) встречались редко (2,7-19,4%); предполагалось, что в этом случае фенотип соответствует наиболее значительному нарушению функции кодируемого белка.
Выявлена взаимосвязь показателей эффективности лечения с двумя фармакогенетическими маркерами: наличием гомозиготных полиморфизмов в генах цитохрома CYP3A5 (rs776746) и АТФ-связывающего кассетного транспортера G2 (rs2231142).
Так, прекращение бактериовыделения зарегистрировано только у одного из трех пациентов–бактериовыделителей с генотипом АА гена CYP3A5 rs776746 (33%) против 100% конверсии мокроты у 25 больных с «немутантным» вариантом генотипа (GG), р<0,01, ОШ=0,021 (95%ДИ 0,001-0,77).
Ни у одного из пациентов, имеющих гомозиготную мутацию гена ABCG2 (rs2231142, генотип АА), не было достигнуто прекращение бактериовыделения в стандартные сроки интенсивной фазы химиотерапии (у одной пациентки бактериовыделение прекратилось после 9 месяцев лечения), в то время как у больных с генотипами AG и GG успешный исход лечения по микробиологическому критерию достигнут в 100 % случаев, р <0,01, ОШ=0,083 (95%ДИ 0,01-0,98). Генотип АА гена ABCG2 rs2231142 был также связан с низкой частотой закрытия полости распада: 25 против 75 % у пациентов с генотипами AG и GG, р <0,01, ОШ=0,083, 95%ДИ 0,01-0,98 (см. рис. 3).
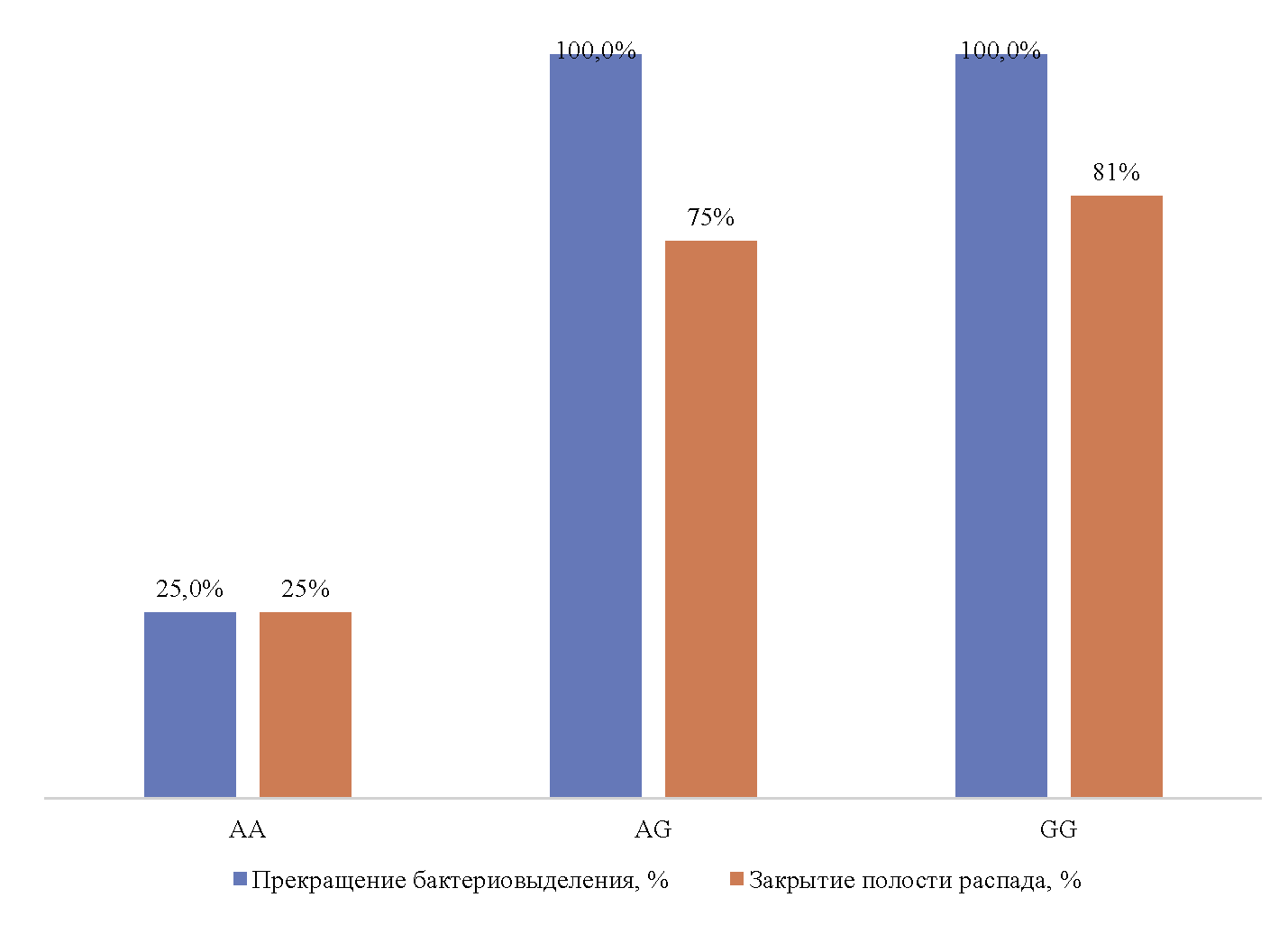
Рис. 3. Показатели эффективности лечения у больных с разными вариантами генотипа ABCG2 rs2231142
Ни один из исследуемых полиморфизмов не продемонстрировал статистически значимой взаимосвязи с общей частотой НР. При анализе возможных маркеров для отдельных типов реакций определена более высокая частота нейротоксических реакций у пациентов с генотипом GG («диким») гена ABCB1 rs2032582 (55,6 против 16,0 % у больных с генотипами AG и AA, р=0,034, ОШ 6,3 (95%ДИ 1,2-33,3). Фактором риска для гастроинтестинальных реакций служило наличие генотипа ТТ (гомозиготной мутации) в гене ABCB1 rs1128503: 50,0 против 10,0 % у больных с генотипами CT и СС, р=0,045, ОШ=9,0 (95%ДИ 1,22-66,2%).
Кроме того, наблюдали тенденцию повышения риска гематологических реакций (анемии, лейкопении, тромбоцитопении) при наличии генотипа ТТ гена ABCB1 rs1045642 (33,3% у больных с гомозиготным полиморфизмом против 3,3% у больных с генотипами CC и CT); различия были статистически незначимыми –– р=0,06 по критерию χ2, ОШ=14,5 (95%ДИ 1,06-198,8 %). Наличие полиморфизма rs4149056 (генотипов СС или ТС) гена SLCO1B1, напротив, играло протективную роль: у больных с генотипом ТТ (отсутствием полиморфизма, «диким» вариантом) частота артралгий составила 45,5 %, у при наличии хотя бы одного «мутантного» аллеля случаев артралгии не отмечено (р=0,03 по точному критерию Фишера, ОШ=1,79, 95%ДИ 1,23-2,56). Таким образом, в генезе НР наибольшее значение имели полиморфизмы генов белков-транспортеров, в частности, Р-гликопротеина.
Обсуждение
Проведённое исследование является поисковым в отношении комплекса фармакогенетических маркеров, применимых для современных режимов лечения больных МЛУ-ТБ. Более ранние единичные работы были посвящены изучению взаимосвязи отдельных полиморфизмов или с фармакокинетикой определённого препарата [13, 14], или с клиническими показателями эффективности и безопасности [17, 18]. В нашем исследовании не подтверждена взаимосвязь эффективности лечения и частоты НР с полиморфизмом CYP3A4 rs2740574, выявленная в работе Захарова А.В. и соавт. [17]; в то же время, получены данные о потенциальной пользе ряда других биомаркеров, связанных с фармакокинетикой основных препаратов, которые применяются в современных режимах лечения МЛУ-ТБ. В частности, подтверждена роль полиморфизма CYP3A5, выявленная в работе Юнусбаевой М.М. и соавт. [18]. Главным результатом исследования является выявление генетического предиктора неэффективного лечения –– полиморфизма в гене ABCG2 АТФ-связывающего кассетного транспортера G. Ранее с этим SNP связывали только риск гепатотоксичности [19]. Учитывая полученные данные, обнаружение гомозиготного генотипа (АА) может ориентировать врача на более длительные режимы лечения.
Кроме того, выявлены аллельные полиморфизмы, связанные с риском значимых побочных реакций (для генов Р-гликопротеина и транспортера органических анионов В1). Таким образом, определён возможный состав фармакогенетической панели, применимой для прогнозирования ответа на лечение и выработки оптимальной лечебной стратегии у наиболее сложной категории пациентов.
Данное исследование имеет ряд ограничений, связанных с его «пилотным», поисковым характером: в первую очередь, относительно малый объём выборки, во-вторых, отсутствие анализа фенотипических факторов с потенциальным влиянием на исход лечения. Планируется продолжение работы с использованием большего объёма выборки, изучением прогностического значения полиморфизмов других ферментов и транспортеров, ассоциированных с эффективностью и безопасностью лечения больных туберкулёзом с МЛУ/ШЛУ возбудителя.
Заключение
Выявлены полиморфизмы генов CYP3A5 (rs776746, генотип АА) и ABCG2 (rs2231142, генотип АА), связанные с неблагоприятными результатами лечения больных МЛУ-ТБ. Определены генетические предикторы нейротоксических и гастроинтестинальных реакций при лечении больных с МЛУ возбудителя.
Полученные результаты применимы для выявления пациентов, нуждающихся в формировании индивидуализированных режимов лечения с целью подбора наиболее эффективной лечебной тактики, а также для ранней профилактики НР соответствующего типа.
Список литературы
1. WHO. Global Tuberculosis Report 2024. – Geneva: World Health Organization, 2024. P. 1-68. URL: https://worldhealthorg.shinyapps.io/tb_profiles/
2. Guglielmetti L, Panda S, Abubakirov A, et al. Equitable, personalised medicine for tuberculosis: treating patients, not diseases. Lancet Respir Med. 2025 May;13(5):382-385. doi: 10.1016/S2213-2600(25)00080-3.
3. Thu VTA, Dat LD, Jayanti RP, et al. Advancing personalized medicine for tuberculosis through the application of immune profiling. Front Cell Infect Microbiol. 2023;13:1108155. doi: 10.3389/fcimb.2023.1108155.
4. Сычев Д.А., Раменская Г.В., Игнатьев И.В. Клиническая фармакогенетика: учебное пособие / под ред. В.Г. Кукеса, Н.П. Бочкова. М.: ГЭОТАР-Медиа. 2007. 248 с. [Sychev D.A., Ramenskaya G.V., Ignatiev I.V. Clinical pharmacogenetics: a tutorial / edited by V.G. Kukes, N.P. Bochkov. M.: GEOTAR-Media. 2007. 248 p. (In Russ)].
5. Можокина Г.Н., Казаков А.В., Елистратова Н.А., Попов С.А. Ферменты биотрансформации ксенобиотиков и персонификация режимов лечения больных туберкулезом. Туберкулез и болезни легких. 2016;94(4):6-12. Doi: 10.21292/2075-1230-2016-94-4-6-12. [Mozhokina G.N., Kazakov A.V., Elistratova N.A., Popov S.A. Biotransformation enzymes for xenobiotics and personalization of treatment regimens for tuberculosis patients. Tuberculosis and Lung Diseases. 2016;94(4):6-12. (In Russ.)].
6. Verma R, da Silva KE, Rockwood N, et al. A Nanopore Sequencing based Pharmacogenomic Panel to Personalize Tuberculosis Drug Dosing. Am J Respir Crit Care Med. 2024 Jun 15;209(12):1486-1496. doi: 10.1164/rccm.202309-1583OC.
7. Кантемирова Б.И., Галимзянов Х.М., Степанова Н.А., и др. Перспективы фармакогенетического тестирования для разработки алгоритмов персонализированного лечения туберкулёза органов дыхания в Астраханском регионе. Антибиотики и Химиотерапия. 2015;60(9-10):29-32. [Kantemirova BI, Galimzyanov KM, Stepanova NA, et al. Prospects of Pharmacogenetic Testing for Design of Algorithms for Personalized Treatment of Tuberculosis of Respiratory Organs in the Astrakhan Region. Antibiot Khimioter = Antibiotics and Chemotherapy. 2015;60(9-10): 29-32. (In Russ.)].
8. Azuma J, Ohno M, Kubota R, et al; Pharmacogenetics-based tuberculosis therapy research group. NAT2 genotype guided regimen reduces isoniazid-induced liver injury and early treatment failure in the 6-month four-drug standard treatment of tuberculosis: a randomized controlled trial for pharmacogenetics-based therapy. Eur J Clin Pharmacol. 2013 May;69(5):1091-101. doi: 10.1007/s00228-012-1429-9.
9. Краснова НМ, Евдокимова НЕ, Егорова АА, и др. Влияние типа ацетилирования на частоту гепатотоксичности изониазида у пациентов с впервые выявленным туберкулёзом органов дыхания. Антибиотики и Химиотерапия. 2020;65(7-8):31-36. Doi: 10.37489/0235-2990-2020-65-7-8-31-36 [Krasnova NM, Evdokimova NE, Egorova AA, et al. Influence of the Acetylation Type on the Incidence of Isoniazid-Induced Hepatotoxicity in Patients with Newly Diagnosed Pulmonary Tuberculosis. Antibiotiki i Khimioterapiya = Antibiotics and Chemotherapy. 2020;65(7-8): 31-36. (In Russ.)].
10. Yang S, Hwang SJ, Park JY, et al. Association of genetic polymorphisms of CYP2E1, NAT2, GST and SLCO1B1 with the risk of anti-tuberculosis drug-induced liver injury: a systematic review and meta-analysis. BMJ Open. 2019 Aug 1;9(8):e027940. doi: 10.1136/bmjopen-2018-027940.
11. Иванова Д.А., Галкина К.Ю., Борисов С.Е., и др. Фармакогенетические методы в оценке риска гепатотоксических реакций при лечении впервые выявленных больных туберкулезом. Туберкулез и социально значимые заболевания. 2018;(3):43-48. [Ivanova D.A., Galkina X.Yu., Borisov S.E., et al. Risk of the hepatotoxicity evaluation by the pharmacogenetic methods in new tuberculosis patients. Tuberculosis and socially significant diseases. 2018;(3):43-48. (In Russ.)].
12. Богородская Е.М., Кудлай Д.А., Литвинов В.И. Проблемы лекарственной устойчивости микобактерий / под ред. Е.М. Богородской, Д.А. Кудлая, В.И. Литвинова // М.: МНПЦБТ. 2021. 504 с. [Bogorodskaya E.M., Kudlai D.A., Litvinov V.I. Problems of drug resistance of mycobacteria / Ed. E.M. Bogorodskaya, D.A. Kudlai, V.I. Litvinov // M.: MNPCBT. 2021. 504 p. (In Russ)].
13. Haas DW, Abdelwahab MT, van Beek SW, et al. Pharmacogenetics of Between-Individual Variability in Plasma Clearance of Bedaquiline and Clofazimine in South Africa. J Infect Dis. 2022 Aug 12;226(1):147-156. doi: 10.1093/infdis/jiac024.
14. Annisa N, Afifah NN, Santoso P, et al. Pharmacogenetics and Pharmacokinetics of Moxifloxacin in MDR-TB Patients in Indonesia: Analysis for ABCB1 and SLCO1B1. Antibiotics (Basel). 2025 Feb 16;14(2):204. doi: 10.3390/antibiotics14020204.
15. Клинические рекомендации. Туберкулёз у взрослых. 2024. Министерство здравоохранения Российской Федерации: официальный сайт. [Clinical guidelines. Tuberculosis in adults. 2024. Ministry of Health of the Russian Federation: official website (In Russ).] – URL: https://cr.minzdrav.gov.ru/recomend/16_3. Дата обращения: 25.06.2025.
16. Common Terminology Criteria for Adverse Events (CTCAE) v5.0. URL: https://ctep.cancer.gov/protocoldevelopment/electronic_applications/ctc.htm. Дата обращения: 25.06.2025.
17. Захаров А.В., Еремеев В.В., Чумоватов Н.В., и др. Клинико-генетические ассоциации полиморфных аллелей гена CYP3A4 у больных туберкулёзом лёгких с лекарственной устойчивостью возбудителя. Вестник ЦНИИТ. 2024;8(4):17-30 [Zakharov AV, Eremeev VV, Chumovatov NV, et al. Clinical and genetic associations of polymorphic alleles of the CYP3A4 gene in patients with drug-resistant pulmonary tuberculosis. CTRI Bulletin. 2024;8(4):17-30 (In Russ).] doi: 10.57014/2587-6678-2024-8-4-17-30.
18. Юнусбаева М.М., Бородина Л.Я., Билалов Ф.С., и др. Исследование влияния полиморфизма генов CYP3A5, CYP2B6 и NAT2 на эффективность лечения туберкулёза с множественной лекарственной устойчивостью. Фармакогенетика и фармакогеномика. 2020;(2):26-27. Doi: 10.37489/2588-0527-2020-2-26-27 [Yunusbaeva MM, Borodina LYa, Bilalov FS, et al. Study of the influence of CYP3A5, CYP2B6 and NAT2 gene polymorphism on the effectiveness of treatment of multidrug-resistant tuberculosis. Pharmacogenetics and pharmacogenomics. 2020;(2):26-27 (In Russ).].
19. Wang N, Chen X, Hao Z, et al. Association of ABCG2 polymorphisms with susceptibility to anti-tuberculosis drug-induced hepatotoxicity in the Chinese population. Xenobiotica. 2022 May;52(5):527-533. doi: 10.1080/00498254.2022.2093685.
Об авторах
Д. А. ИвановаРоссия
Иванова Диана Александровна — д. м. н., учёный секретарь, врач-фтизиатр, врач-терапевт Городского клинико-диагностического центра; профессор кафедры фтизиатрии
Е. И. Юровская
Россия
Юровская Екатерина Игоревна — врач-фтизиатр диспансерного фтизиатрического отделения филиала по СЗАО
К. Ю. Галкина
Россия
Галкина Ксения Юрьевна — к. б. н., ведущий научный сотрудник отдела проблем лабораторной диагностики туберкулёза и патоморфологии
Что уже известно об этой теме?
Лечение туберкулёза с множественной лекарственной устойчивостью (МЛУ-ТБ) часто оказывается неэффективным (показатели далеки от целевых) и осложняется серьёзными нежелательными реакциями (НР).
В то время как фармакогенетические маркеры (например, NAT2 для изониазида) применяются при лечении чувствительного туберкулёза, для современных режимов терапии МЛУ-ТБ, включающих бедаквилин, линезолид и фторхинолоны, такие маркеры не установлены.
Известно, что в метаболизме этих ключевых препаратов участвуют ферменты цитохрома P450 (CYP3A4, CYP3A5) и транспортёры (P-гликопротеин/ABCB1, ABCG2, SLCO1B1).
Что нового даёт статья?
Новые маркеры эффективности: исследование выявило два генетических маркера, связанных с неэффективностью лечения (отсутствием прекращения бактериовыделения):
Генотип CYP3A5 rs776746 (АА).
Генотип ABCG2 rs2231142 (АА). У пациентов с этим маркером частота прекращения бактериовыделения в стандартные сроки составила 0%.
Новые маркеры безопасности: найдены специфические генетические предикторы распространённых токсических реакций:
«Дикий» тип ABCB1 rs2032582 (GG) связан с 6-кратным повышением риска нейротоксичности (периферической нейропатии).
Генотип ABCB1 rs1128503 (ТТ) связан с 9-кратным повышением риска желудочно-кишечных реакций.
Протективный эффект: полиморфизм SLCO1B1 rs4149056, напротив, играл защитную роль в отношении артралгий (болей в суставах).
Как это может повлиять на клиническую практику в обозримом будущем?
Стратификация риска: ещё до начала лечения врачи смогут выявлять пациентов с высоким риском неэффективности терапии (например, с генотипом ABCG2 АА) или тяжёлых побочных эффектов (с определёнными вариантами ABCB1).
Персонализация режимов: пациентам из группы высокого риска можно будет рекомендовать более интенсивное наблюдение, продление сроков лечения или выбор альтернативных дозировок/препаратов для повышения эффективности и предотвращения токсичности.
Разработка диагностической панели: полученные данные могут лечь в основу создания специфической фармакогенетической панели для МЛУ-ТБ, что позволит реализовать персонализированный подход у этой сложной категории пациентов.
Рецензия
Для цитирования:
Иванова Д.А., Юровская Е.И., Галкина К.Ю. Фармакогенетические маркеры в лечении больных туберкулёзом с множественной лекарственной устойчивостью возбудителя. Фармакогенетика и фармакогеномика. 2025;(4):29-35. https://doi.org/10.37489/2588-0527-2025-4-29-35. EDN: RYLDYB
For citation:
Ivanova D.A., Yurovskaya E.I., Galkina K.Yu. Pharmacogenetic markers in the treatment of patients with multidrug-resistant tuberculosis. Pharmacogenetics and Pharmacogenomics. 2025;(4):29-35. (In Russ.) https://doi.org/10.37489/2588-0527-2025-4-29-35. EDN: RYLDYB
JATS XML











































